51歲陳女士於因高血壓至醫院抽血檢查,意外診斷出腎臟病第五期。因不想洗腎而選擇藥物治療,但效果並不理想,於是醫師提出活體腎臟移植的建議,並將之轉介至泌尿科門診進行評估。結縭三十多年的丈夫楊先生不捨太太受苦,立刻決定捐出腎臟為妻子續命,但陳女士的血型為O型、先生為AB型,經由執行五次的「雙重血漿置換術」,讓抗體濃度下降後,執行移植手術。術後先生住院三天、陳女士住院十天即平安出院,獲得新生。
活體腎臟移植有限 血型不相容恐出現排斥反應
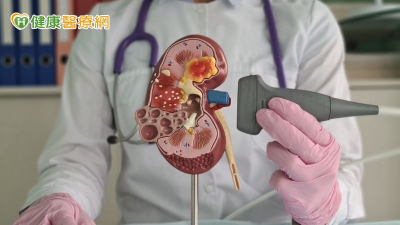
根據財團法人器官捐贈移植登錄及病人自主推廣中心數據,截至11月底,台灣共有8,857人在等待腎臟移植,正因為能進行移植的腎臟有限,若能進行活腎移植,就能挽救更多腎臟病末期患者的生命。活體腎臟移植是指配偶或五等親以內的捐贈者在腎臟功能正常的情況下,將一顆腎臟移植給受贈者,正常情況下,捐贈者及受贈者血型必須相容,否則容易誘發急性排斥反應,進而導致腎衰竭,嚴重者甚至得將新植入的腎臟再次取出。
腎臟移植不再受限於相同血型 擴大活體腎臟移植機會
台北慈濟醫院泌尿科游智欽醫師說明,隨著醫學進步,腎臟移植已經不再受血型限制,只要透過雙重血漿置換術及施打抗B淋巴球藥物,將血液中的AB型抗體分離出來,再將乾淨的血漿輸回人體,就能降低血液中的抗體濃度,避免受贈者產生急性排斥的發生。
醫學進展讓病友受惠 健康獲得新生
一般而言,置換三次就能將抗體移除,但陳女士卻做了五次雙重血漿置換,血漿抗體才降至可移植的數值。
楊先生感恩地表示:「捐出一顆腎臟對我來說不算什麼,我只是希望她能夠健康地陪我走下去。」陳女士也感謝醫療團隊的悉心治療及家人對她的愛,讓她能安心接受手術,攜手迎接健康的人生下半場。