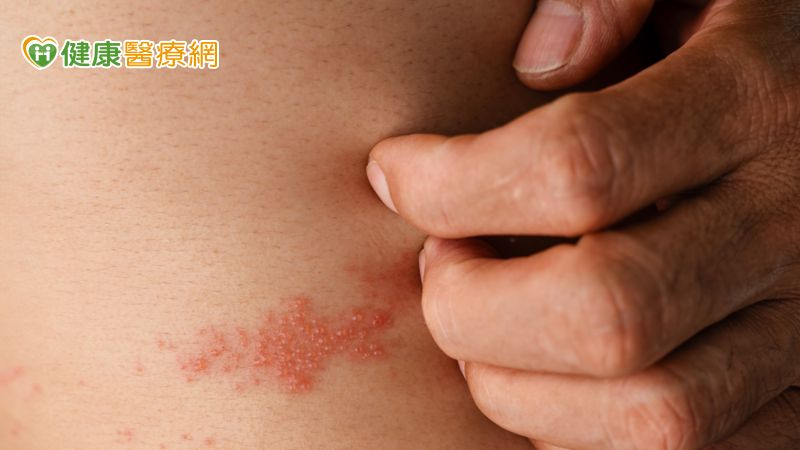
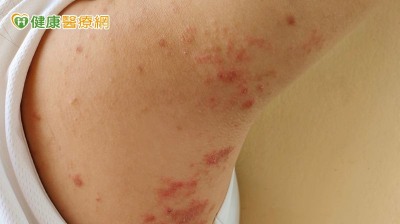
今年八十三歲的陳爺爺罹患糖尿病多年,某天洗澡時他感覺右側胸部皮膚又紅又癢,隔天起床就發現大片皮疹從右前胸蔓延到後背,還起了水泡。起初他並不以為意,以為是困擾已久的濕疹又發作了,經塗抹治療濕疹藥膏仍不見好轉,患部還會又刺又痛,只要抬起右手拉扯到患部就會感到劇烈疼痛,忍了快一個禮拜才在家人陪同下就醫,經醫師診斷是感染帶狀疱疹惹的禍!
幼年長水痘病毒終身潛藏體內!國人每3人就有1人可能罹患帶狀疱疹
社團法人中華民國糖尿病衛教學會秘書長李淳權醫師說明,帶狀疱疹俗稱「皮蛇」,是水痘-帶狀疱疹病毒(varicella-zoster virus)再活化的表現,此種病毒初次感染時會引發水痘,並潛伏在背根神經節或腦感覺神經節中,直到再度活化引發帶狀疱疹。根據台灣研究統計,每個人終其一生會罹患帶狀疱疹的機率高達32%,即每3人就有1人可能罹病。發病後不只皮疹、發癢、起水泡,引發的神經痛更是讓人痛不欲生。研究指出,即使皮膚表面的急性症狀消失,疱疹後的神經疼痛仍會持續數月、甚至數年之久,常令患者痛不欲生。值得注意的是,曾得過帶狀疱疹者,仍可能再度復發,帶狀疱疹後神經痛更被許多患者形容「比生產痛還要痛」。
罹患帶狀疱疹的高風險族群包括
- 50歲以上成人
- 慢性病患者(如; 糖尿病、腎臟病、心血管疾病)
- 免疫不全者
- 生活壓力大或作息不正常
- 曾感染過帶狀疱疹
若錯過黃金治療期 後遺症恐持續數年!
李淳權秘書長指出,一般來說,帶狀疱疹只要好好處理,在皮疹發作後72小時內投予抗病毒藥物,就能有效抑制病毒增殖、減輕神經疼痛,通常可在五週內痊癒,但免疫力較差的病人所需時間會比較久。李淳權秘書長分析,像本身是糖尿病友的陳爺爺就因延誤治療,儘管確診後馬上投藥,皮膚症狀仍持續了1個多月、疱疹後引起的神經疼痛更是拖了超過半年才逐漸好轉,因為老年人易患肌少症,即便藥物治療後皮膚症狀恢復,仍留下右手肌肉萎縮無力的後遺症,握力至今仍無法完全恢復,症狀就像中風過的病人一樣,連握筷子都顯得吃力。
李淳權秘書長表示,根據陳爺爺自述,發病後不僅身體又刺又痛,還會因為身上的紅疹、水泡,連穿衣服都感到無比劇痛,半夜也經常因為壓到患部而痛醒、無法翻身、無時無刻都像是被火燒般疼痛,連帶導致爺爺睡不好、食慾不振且影響日常生活及心情,治療期間使用了各種不同強度的止痛藥還是無法改善。
研究指出,五分之一的帶狀疱疹患者為糖尿病患
李淳權秘書長解釋,糖尿病患者因慢性高血糖的關係,會使免疫系統功能下降變差,除了容易受到其他病毒、細菌感染,且隨著免疫力降低,若體內有潛伏水痘-帶狀疱疹病毒也容易再度激活,進而引起帶狀疱疹,因此對於糖尿病患者而言,預防帶狀疱疹甚為重要。
糖尿病患者罹患帶狀疱疹的比例是一般人的2倍,且疱疹後神經痛的風險也增加50%,若不幸感染,可能導致血糖控制惡化,並引發心血管疾病或視力相關問題等。此外,罹患帶狀疱疹容易造成血糖急速升高,惡性循環下去,也容易出現嚴重併發症,根據研究顯示,糖尿病患者罹患帶狀疱疹後住院率比一般人高出超過6成,顯示帶狀疱疹對糖尿病患者的健康威脅不容小覷。
日常保健+施打疫苗 可避免皮蛇纏身
每年的11月14日為「世界糖尿病日」,2024年至2026年世界糖尿病日主題為「糖尿病與健康(Diabetes and well-being)」。為響應國際糖尿病聯盟(IDF),李淳權秘書長表示,中華民國糖尿病衛教學會將持續推動「健康生活」,並呼籲糖友應關注身體、保持良好健康作息、運動習慣、均衡飲食、積極接種四大疫苗(流感及新冠疫苗、肺炎鏈球菌、帶狀疱疹),透過日常保健及接種疫苗,提升防禦力。