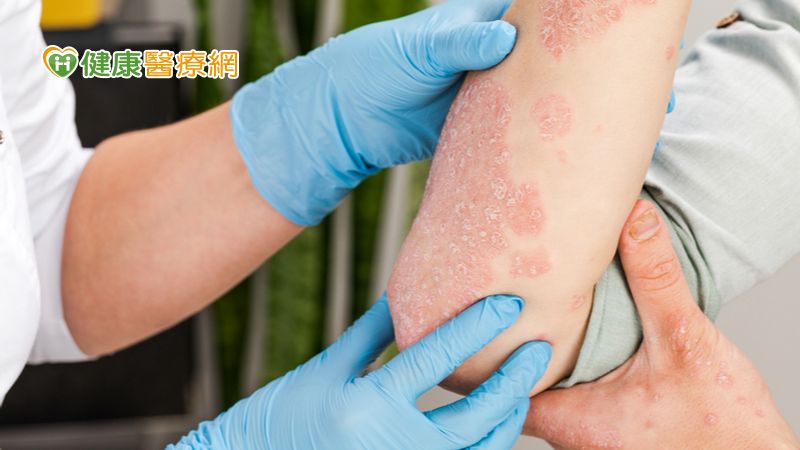
一名5旬男性罹患「乾癬性關節炎」,全身長滿一塊又一塊乾癬,甚至連頭皮都有病灶,且手部關節腫脹,相當難受。台北榮總過敏免疫風濕科主任陳明翰醫師表示,由於他體態豐腴,經醫療人員衛教之後積極減重,並使用生物製劑(腫瘤壞死因子TNF-α阻斷劑)治療,皮膚大幅改善,關節炎也全消了,但是非常難治的頭皮乾癬仍未痊癒,經醫師評估後使用另一種生物製劑(介白素-17受體A阻斷劑),頭皮病灶完全清除。
有乾癬 一定會併發乾癬性關節炎嗎?
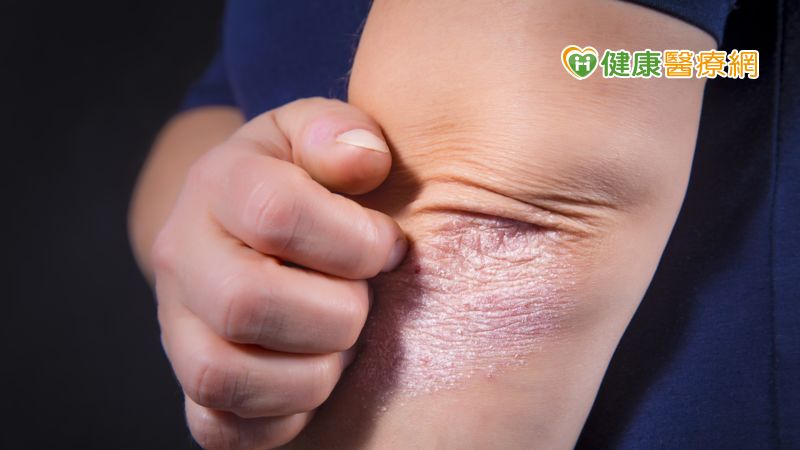
乾癬(又稱牛皮癬),不是一般的皮膚病,是一種「全身性發炎疾病」,除了皮膚細胞增生過快,形成厚厚的銀色白屑之外,也可能發展出「乾癬性關節炎」。陳明翰醫師指出,「並不是所有乾癬患者,都會發生乾癬性關節炎。」在美國,每一萬人中約有6-25個人患有乾癬性關節炎,其中罹患乾癬的人,終其一生有30%的機率會產生關節炎,且每年約2-3%的乾癬患者新發出乾癬性關節炎。
一般而言,都是先出現乾癬病灶之後,才會引發乾癬性關節炎;不過也有些患者是先出現關節炎的症狀,過程中懷疑是僵直性脊椎炎、類風濕性關節炎等,到最後才發現是乾癬造成的。陳明翰醫師說明,乾癬性關節炎變化多端,可以是寡關節型,就是影響4個以內的關節。也可以是多關節型,就是影響到5個以上的關節。另一型是遠端型,即最遠端的指頭關節產生腫脹、疼痛,這種分型如沒有明顯的皮膚乾癬症狀,疾病初期很容易被誤判為退化性關節炎。另一種常見的表現是「香腸指」,整個手指腫起來,像打籃球吃到蘿蔔乾。當疾病沒有得到良好的控制,關節也可能會有類似「類風濕性關節炎」的嚴重變形,導致生活無法自理。
除了周邊關節的腫脹,乾癬性關節炎也會引發「中軸性關節炎」,陳明翰醫師表示,這類患者手部沒有異狀,但是會出現難耐的「下背痛」。另外,後腳跟的肌腱附著點也容易發炎,引發腫痛,看起來很像運動傷害,實則不然,通常是突然腫起來,並且反覆發作難以痊癒。
一旦關節受到破壞是不可逆的,陳明翰醫師強調,乾癬患者務必要有警覺性,有關節的不舒服一定要和自己的醫師反應。另一是肥胖者更容易發炎,也容易使下半身的關節磨損,因此要積極減重;若乾癬長在頭皮、指甲出現變異、乾癬病灶面積較大者,也是容易發展出關節炎的族群。
陳明翰醫師也說,因為乾癬或乾癬性關節炎本質是一種慢性發炎,所以會衍生出許多共病,如葡萄膜炎、肥胖、第二型糖尿病、高血壓、代謝綜合徵、脂肪肝和心血管疾病。患者應該積極改變不良的生活型態。
先治療皮膚還是關節?使用生物製劑可同時兼顧
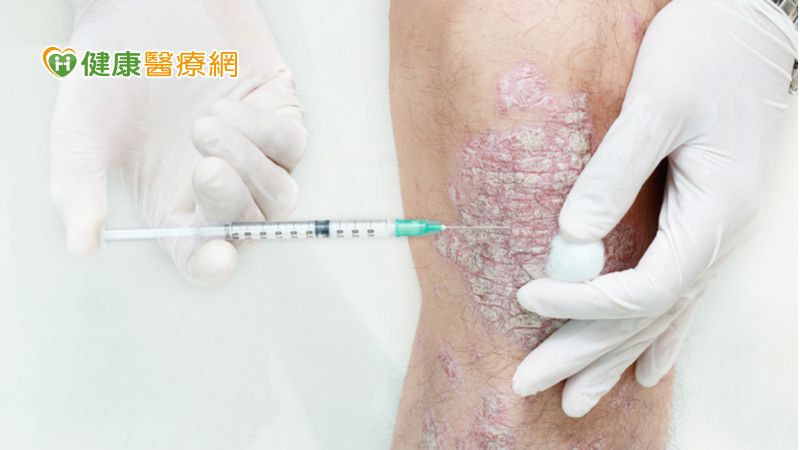
若得到乾癬性關節炎,應先治療皮膚病灶?還是關節?陳明翰醫師解釋,「兩者可以兼顧治療。」乾癬患者可透過照光、外用藥膏、服用免疫調節劑進行治療;若引發乾癬性關節炎,通常會使用消炎止痛藥及免疫調節劑治療。不過,近20年來研發的「生物製劑」,則能達到乾癬及關節炎一起治療的效果。
目前生物製劑在治療乾癬性關節炎已有健保給付,也是目前治療的主流,陳明翰醫師說明,生物製劑包含腫瘤壞死因子(TNF-α)阻斷劑、介白素-12/23阻斷劑、以及最新的介白素-17及介白素-17受體阻斷劑等,不管對皮膚或關節都有良好的效果。
乾癬性關節炎患者常因外觀問題導致社交功能障礙,另外,根據研究報告,關節若持續發炎,2年內有47%的機率會發現關節腐蝕,嚴重將導致失能、無法工作,成為家庭或社會的經濟負擔,並且這是一種全身性的發炎疾病,因此也提高罹患心血管疾病的風險。陳明翰醫師表示,一定要改善生活型態改善,體重維持適中,也不要亂吃補藥,或太過刺激性的食物,並且好好配合醫師評估、討論,選擇最適合的藥物,就可大幅改善症狀,同時也能降低併發症發生的機率。