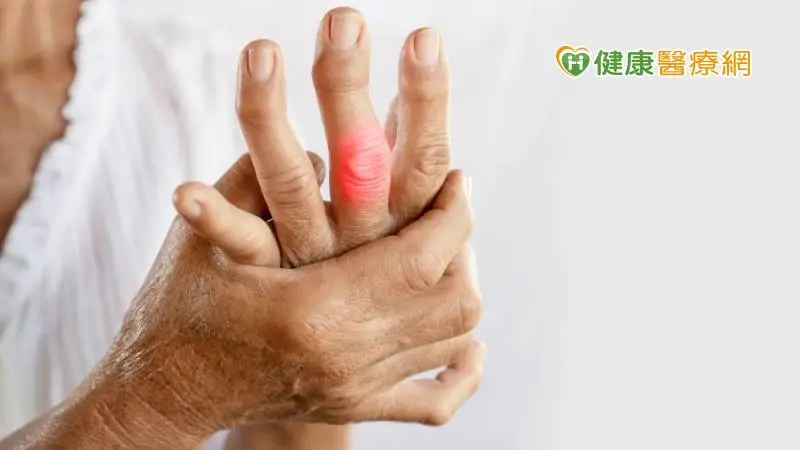
「確診後身體好虛…」有民眾出現皮膚紅疹、長期關節痛、不明原因掉髮、發燒、口腔潰瘍等症狀,究竟是哪裡出問題呢?振興醫院一般內科兼過敏免疫風濕科主任林孝義引述國內研究指出,感染新冠病毒恐誘發自體免疫疾病,若拖延治療恐造成嚴重後遺症。提醒民眾健康飲食、規律作息、戒菸、勿酗酒、多運動,以及保持心情愉快,以免自體免疫疾病找上門、得一輩子看病。
確診罹自體免疫疾病 年輕、壯年、女性有高風險
根據中山醫學大學附設醫院、高雄榮總團隊針對國內外大數據進行分析研究,發現確診者在確診半年後,罹患自體免疫疾病風險是未感染者的3倍,其中以年輕族群、壯年族群、女性居多。
中山醫學大學附設醫院副院長、過敏免疫風濕科醫師魏正宗表示,確診者罹患的自體免疫疾病中,僵直性脊椎炎為3.21倍、混合性結締組織病變為3.14倍、系統性紅斑狼瘡為2.99倍、類風濕性關節炎為2.98倍、乾癬為2.98倍、乾燥症為2.62倍、血管炎及多發性肌炎為1.96倍。這項研究結果於2月刊登於國際知名期刊《刺胳針》(Lancet)子刊,以及《電子臨床醫學》期刊。[i]
新冠疫情席捲全球,許多人原本身體健康,沒想到感染新冠病毒或施打疫苗後,全身出現各種奇怪症狀,吃藥也好不了。林孝義表示,無論施打mRNA疫苗與腺病毒載體疫苗,本身就含有病毒外來物質,透過B細胞或T細胞產生抗體的過程中,可能會激發特定抗體、未知感染或發現基因問題,進一步誘發自體免疫疾病。對於近期XBB疫苗開打,建議民眾接種疫苗後數週至數月期間,持續觀察身體健康狀況,若有異狀可就近至家庭醫學科看診,辨別是否為自體免疫疾病。
【林孝義醫師|健康Live直播】免疫疾病是什麼?跟免疫力低下一樣嗎?專家開講!
併發症怎麼這麼多! 自體免疫疾病複雜又難纏
林孝義說明,自體免疫疾病屬於全身性疾病,例如紅斑性狼瘡症狀從頭到腳「無所不在」,除了紅疹還會出現掉髮、視網膜病變、心包膜炎、肺部積水、腎臟病變,甚至合併乾燥症與硬皮病等;類風濕性關節也會引起血管炎、關節腫脹甚至變形。自體免疫疾病最常侵犯的三個器官系統包括:皮膚黏膜、關節、腎臟與肺部,「是非常複雜、非常難纏的一個疾病!」
而且自體免疫疾病不易辨別,常見症狀濕疹可能肇因於多種疾病,包括異位性皮膚炎、蕁麻疹、治療過敏、紅斑性狼瘡、硬皮病等,若民眾赴皮膚科治療數月仍無改善,建議至風濕免疫科請醫師鑑別。
罹病得吃藥一輩子? 醫師這樣說
診間曾有一位母親帶15歲女孩求診,原來小女孩從月經來潮便出現紅斑性狼瘡,聽說罹患自體免疫疾病無法治癒,一輩子都要吃類固醇,擺脫不掉腫胖副作用。母女爆哭「要怎麼活下去!」
林孝義澄清,罹患自體免疫疾病只要及早介入、控制得當、穩定追蹤,進入緩解期可以不用吃藥,「基本上要一輩子看醫生,而不是一輩子吃藥」。例如患者出現關節腫脹,尚屬可控制緩解階段,但若延誤治療,骨頭一旦壞死就無法逆轉,乾癬性關節炎的關節變形也非常可怕。呼籲民眾及早治療、固定回診。
好在隨著科技進步,治療藥物日益月新,近年不少諾貝爾醫學獎得主也與免疫疾病藥物相關。林孝義說明,早年治療藥物多以阿司匹林止痛,但患者常吃出胃潰瘍,使用類固醇後卻出現腫胖副作用,改用免疫製劑還是容易感染。近年生物製劑針對多種細胞異常之腫瘤壞死因子IL1、IL6、IL17、IL23等進行控制,藥效相當快速且有效,但健保有條件給付,對於無符合資格之患者仍須自費,期盼未來健保擴大給付,讓患者能夠自由行動,不用再被照顧。
醫師最後呼籲,自體免疫疾病患者多攝取清淡高纖的健康飲食、保持規律作息、戒菸、勿酗酒、多運動。若要食用健康食品,需選擇有認證之產品,並事先諮詢醫師或營養師,以免產生交互作用或刺激免疫系統,導致疾病惡化。另外,保持心情愉快可提升正面細胞數,國內有多個病友團體會舉辦聚會與活動互相打氣,提供心理支持,讓病友不用孤單鬱卒面對疾病。