骨質疏鬆是高齡社會下最易被忽略的隱形殺手,尤其當跌倒後造成的骨鬆骨折,又以髖部骨折最為嚴重,是導致長期臥床、行動受限,以及肌力萎縮的兇手,這類患者容易出現肺部及泌尿道感染,有極高的死亡風險。
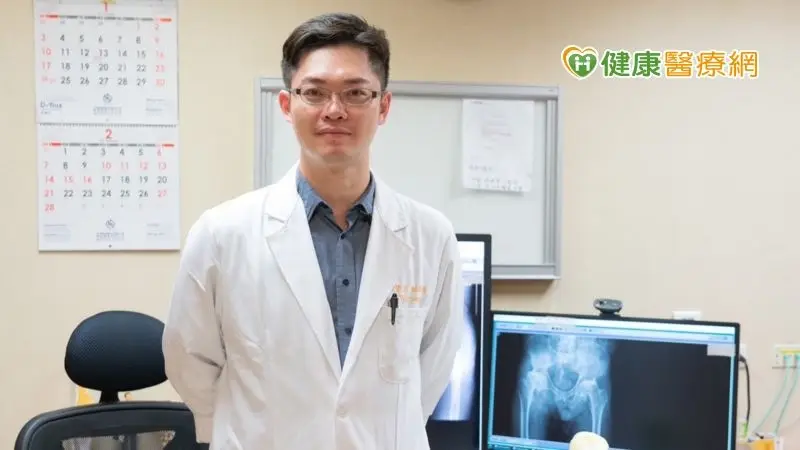
仁愛長庚醫療聯盟大里仁愛醫院骨科部長黃贊文提醒,骨質疏鬆是值得關注的老年疾病,而年齡在75歲以上、有糖尿病或有帕金森氏症、中風等長者,一旦跌倒所造成的髖關節骨折,更是危險。醫師警告,髖關節骨折後一年死亡率高達20-30%,對於骨鬆的預防與治療,必須及早介入。
高風險骨鬆患者,跌倒易造成多處骨折
黃贊文部長分享前陣子有名老翁只是整理花圃不小心跌倒,就發生脊椎多達七處骨折而送進急診,問診後得知老翁屬於極高風險骨鬆患者,因為疫情期間沒有積極治療骨質疏鬆症,跌倒後才會如此嚴重。
「骨鬆骨折在接受手術治療後,必須持續使用骨鬆藥物,可減少下次骨折的發生機率。」黃贊文部長說,對於骨鬆高風險的族群,應該要有術前優化的觀念,雖然目前健保規定必須出現骨折後才能開始以骨鬆藥物治療,但從臨床來看,提前使用能促進骨骼生長的骨鬆藥物,除了能減少骨折機率外,即使不幸發生骨折,傷害程度也比較小,手術也較好處理。
2022年發表於國際期刊《Bone》的資料顯示,「長效型骨鬆藥物可以顯著提升髖部骨折病患的10年存活率,使用藥物滿一年以上,可降低4成死亡風險,使用滿3年以上更能降低7成以上的死亡風險。」因此,髖部骨折後建議務必接受骨鬆藥物治療,可降低再次骨折的發生,也能降低整體死亡風險。
讓骨品質變好,是治療骨鬆的效益之一
他提醒,嚴重骨鬆患者,應該優先使用促骨生成劑,快速拉高骨密度,改善骨頭品質,減少骨折發生風險,也能增加骨癒合改善背部疼痛,改善生活品質。目前促骨生成劑也有生物相似藥可以使用,對於自費患者多了較可負擔的選擇。
「此外,骨鬆治療不能中斷。」黃贊文提及,上述老翁就是因家庭因素無法固定回診,導致藥物服用中斷,「如果解決不了病患無法定期回診問題,可以選擇長效型針劑,一年施打一次不容易忘記,能減少舟車往返次數,並有效降低反覆性骨折的發生。」
當然,除了藥物治療外,平日也需打好基礎,多補充鈣片、維生素D,曬太陽、適度運動等都不可少。他呼籲,即使是健康、活動度高的長者,也可能會發生骨鬆,千萬不要輕忽;對於有高骨折風險的族群,務必與醫師討論骨鬆治療,以避免發生骨折的憾事。