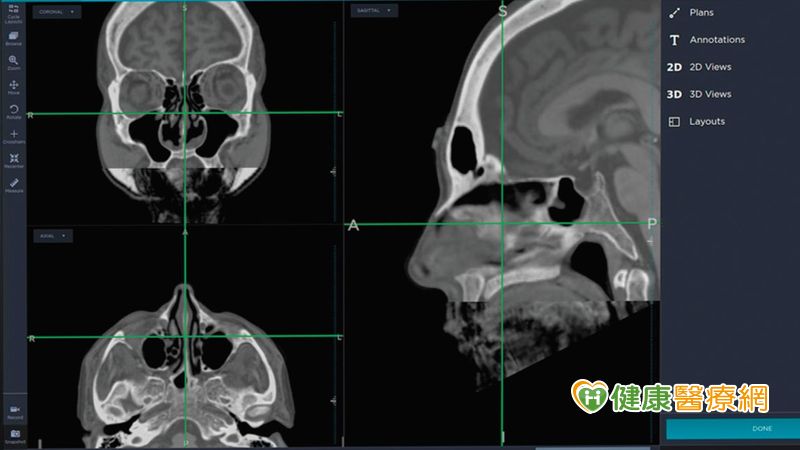
一名50多歲中年男性,曾開過2次鼻竇炎手術,近半年來,他眼瞼下垂、視力減退、眼睛越來越凸,多次就診卻找不出原因,經轉診至耳鼻喉科進一步接受電腦斷層檢查,才發現是鼻竇炎復發,且膿瘍蓄積併發額竇、篩竇囊腫;醫師建議採取鼻竇內視鏡修正式Lothrop微創手術,並搭配「導航系統」,成功將病灶完全清除,眼睛也恢復正常。
平均每10人就可能有1人患有慢性鼻竇炎
根據國內統計,慢性鼻竇炎盛行率約8-10%。台北馬偕醫院耳鼻喉頭頸外科部主任王瀛標指出,一般人常將鼻炎與鼻竇炎搞混,鼻炎通常指過敏性鼻炎或其他慢性鼻炎,而鼻竇炎是專指鼻竇反覆發炎所引起。
兩者症狀也大不相同。過敏性鼻炎的症狀為鼻塞、流鼻水、打噴嚏、鼻搔癢;鼻竇炎則是鼻塞、黃鼻涕、臉頰或額頭疼痛、嗅覺異常,若是上述4大症狀中,具備2個以上且其中包括鼻塞或黃色鼻涕,症狀持續超過3個月以上,經耳鼻喉科醫師鼻鏡檢查,有明顯濃鼻涕、鼻涕倒流,或內視鏡評估竇口綜合體發炎及膿性分泌物或鼻息肉,即可診斷為慢性鼻竇炎。
鼻竇炎手術成功率高但仍有極少數複視、失明、顱內併發症的風險
王瀛標主任表示,慢性鼻竇炎通常先以內科治療為主,會根據症狀不同,使用類固醇鼻噴劑、鼻沖洗,合併鼻息肉者可短期口服類固醇,無合併鼻息肉者則可嘗試服用抗生素;當藥物治療6~12星期無效,或是出現眼凸、腦底膿瘍、眼窩蜂窩性組織炎等急性併發症,才會建議手術。
目前鼻竇炎手術以內視鏡微創手術為主流,手術成功率達8~9成,不過,鼻竇位於大腦下方又緊鄰眼睛,若手術空間迷航,可能造成重大併發症。依照國際文獻指出,一旦進入眼睛損傷內直肌、眼睛血管或視神經,會造成複視、眼壓過高、視力模糊,嚴重可能失明;若是穿透腦膜,會造成腦脊髓液漏引起腦膜炎,或是顱內出血導致腦中風、甚至死亡。因此,建議與有經驗的鼻科醫師討論後再進行治療,以降低手術風險。
術中導航系統 精準清除病灶更安全
隨著醫療進展,目前最新「術中導航系統」,能夠利用病人3D檢查影像,在鼻竇手術中即時定位器械的位置,不但能精準切除病灶,避免疾病復發,更能避免眼睛及顱內等嚴重併發症,讓醫療團隊進行手術時更加有信心,大幅縮短手術時間、提升手術安全性,讓患者更加安心,可說是鼻竇炎手術患者治療新福音。
王瀛標主任說明,「術中導航系統」目前健保給付適用於曾接受鼻竇炎手術,因疾病或解剖構造反覆復發,需再次手術的修正式手術,以及厲害廣泛型鼻息肉、鼻腫瘤,或是鼻竇炎侵犯額竇、篩竇、蝶竇,以及腦脊髓液漏病患等病灶位置較危險的患者,其他狀況若經濟許可或有醫療保險,也可考慮自費搭配使用。
慢性鼻竇炎增中風機率 有下列非典型症狀應找鼻科醫師
王主任也提醒,慢性鼻竇炎也可能與全身性的發炎相關,根據研究若不治療,長期追蹤發現大約會增加2倍中風的機率,因此若有相關疾病建議應盡速至耳鼻喉科進行診治;最後再呼籲,若有不明原因的視力模糊、眼睛疼痛、臉頰疼痛、額頭疼痛,或是單側鼻塞、流鼻血,應立即尋求鼻科醫師,進一步檢查釐清鼻竇炎或鼻竇腫瘤的可能,提早診斷治療,以達最佳效果。